Ung thư hắc tố da: Dấu hiệu, nguyên nhân và cách chẩn đoán bệnh
Theo số liệu của tổ chức Y tế thế giới (WHO – World Health Organization), ung thư da là bệnh ung thư có số ca mới mắc đứng hàng thứ 5 trên toàn cầu năm 2020 với khoảng 1,5 triệu ca. Ung thư da có hai loại chính là ung thư không phải hắc tố (bao gồm ung thư da tế bào đáy, ung thư da tế bào gai hay các loại hiếm gặp khác) và ung thư hắc tố. Ung thư hắc tố da chiếm khoảng 325.000 ca mắc mới, với 57.000 ca tử vong trên toàn cầu (WHO- 2020). Ung thư hắc tố da tương đối ít gặp ở các nước châu Á và châu Phi.
Ung thư hắc tố da là gì?
Da là cơ quan lớn nhất của cơ thể, diện tích che phủ khoảng hơn 1.8 mét vuông. Da bảo vệ cơ thể khỏi sự xâm nhập của vi khuẩn, siêu vi và vi nấm; giúp cơ thể điều hòa nhiệt độ và cảm nhận xúc giác (nóng, lạnh). (1)
Da có 3 lớp:
- Thượng bì (biểu bì): lớp ngoài cùng, là hàng rào giúp chống thấm nước và tạo màu sắc cho da.
- Trung bì: dưới lớp thượng bì, chứa các mô liên kết, mạch máu, nang lông (tóc) và tuyến mồ hôi.
- Hạ bì: lớp dưới cùng, chứa mô mỡ, mô liên kết và mạch bạch huyết.
Ung thư hắc tố phát triển từ các tế bào thượng bì (biểu bì) tạo hắc tố (Melanocyte). Các tế bào này có nhiệm vụ sản xuất ra melanin (sắc tố mang lại màu sắc cho da, tóc và mắt). Melanin giúp bảo vệ cơ thể khỏi tác hại của tia cực tím (UV). Ngoài ở da, Melanocyte còn được tìm thấy ở các vị trí khác trong cơ thể, nhưng trong bài viết này chúng ta chỉ tập trung vào ung thư hắc tố ở da. Mức độ melanin trong da là do di truyền từ ba mẹ qua con cái. Tuy nhiên, vẫn có vài yếu tố ảnh hưởng đến việc tạo ra Melanin: (2)
- Tiếp xúc tia cực tím (phơi nắng hoặc nhuộm da);
- Hormones;
- Tuổi;
- Rối loạn sắc tố da.
Ung thư hắc tố được xem là loại ung thư da nguy hiểm nhất. Chúng có khả năng tiến triển nhanh và di căn xa đến bất kỳ cơ quan nào trong cơ thể. Tuy nhiên, đây là bệnh vẫn có thể được chữa khỏi nếu phát hiện sớm.
Tham khảo: Tia UV gây ung thư da hắc tố như thế nào?
Nguyên nhân gây ung thư hắc tố da vẫn chưa thực sự rõ ràng. Tuy nhiên, có một số yếu tố làm tăng nguy cơ mắc ung thư hắc tố da bao gồm loại da (gặp nhiều hơn ở những người có làn da nhạt màu và có tàn nhang, ít gặp ở những người da sẫm màu), tiền căn mắc ung thư hắc tố da, cơ thể có nhiều nốt ruồi loạn sản, tiền sử gia đình mắc ung thư hắc tố da, hiếm hơn là có các đột biến gen di truyền. Ngoài ra, yếu tố môi trường như tiếp xúc nhiều với ánh nắng mặt trời và nhuộm da nâu nhân tạo bằng tia cực tím cũng góp phần tăng nguy cơ phát triển ung thư hắc tố da. Mặc dù vậy, ung thư hắc tố da có thể xuất hiện ở bất kỳ vị trí nào trên cơ thể dù không tiếp xúc trực tiếp với ánh nắng mặt trời.
Xem thêm: Ung thư hắc tố có nguy hiểm không? Ảnh hưởng đến sức khỏe ra sao?
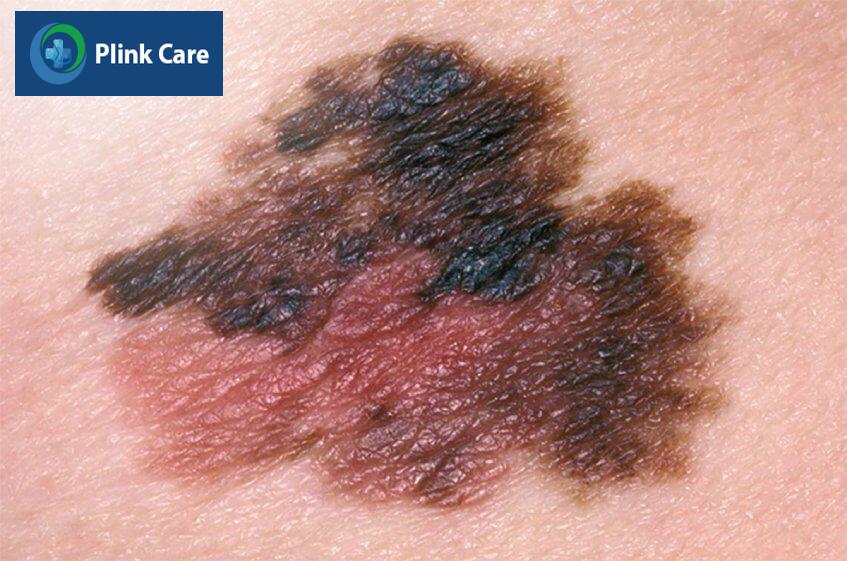
Dấu hiệu ung thư hắc tố da
Phát hiện ung thư hắc tố da giai đoạn càng sớm càng tăng cơ hội chữa khỏi bệnh. Chú ý đến các sang thương da mới xuất hiện và/hoặc những thay đổi trên nốt ruồi sẵn có ở cả vùng tiếp xúc và không tiếp xúc với ánh nắng mặt trời. (3)
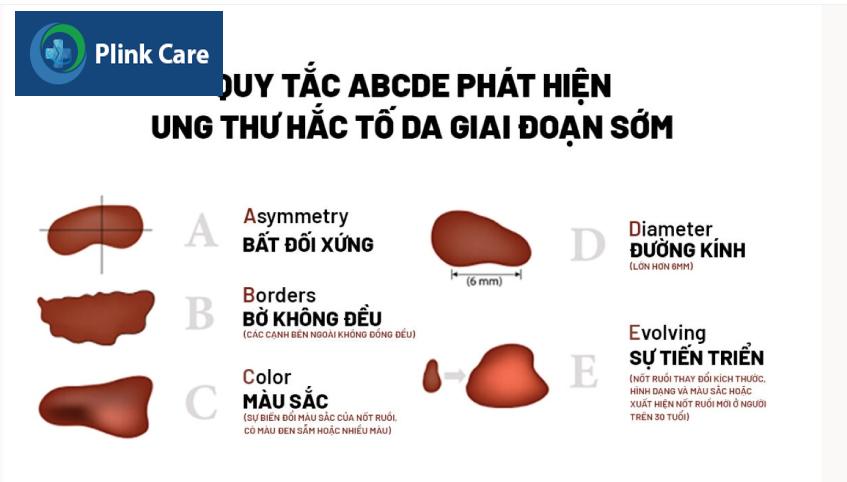
Năm chữ cái đầu tiên của bảng chữ cái sẽ giúp bạn nhận biết các dấu hiệu cảnh báo của khối u hắc tố da ác tính.
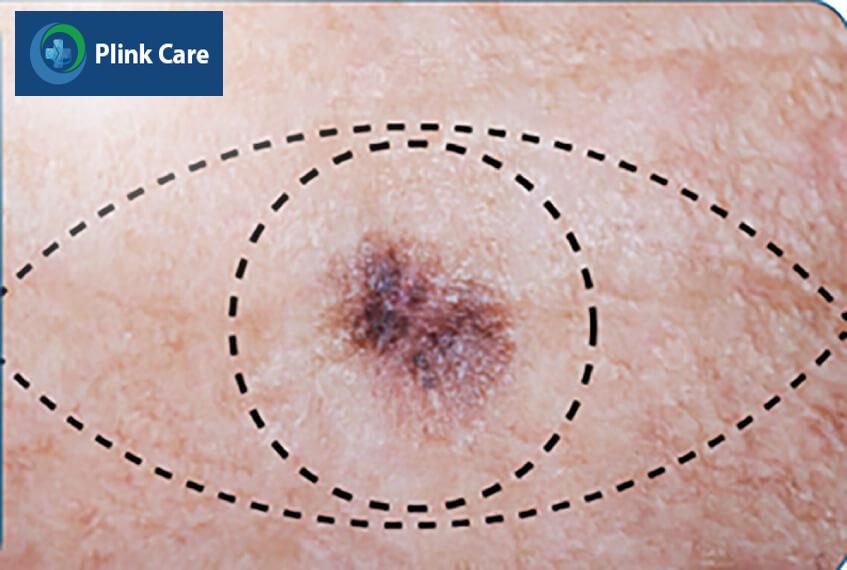
- A (Asymmetry): Bất đối xứng. Hầu hết các khối u hắc tố da có hình dạng bất đối xứng. Nếu vẽ một đường thẳng qua giữa tổn thương, bạn sẽ thấy hai phần không đối xứng nhau; trong khi các nốt ruồi bình thường sẽ có sự đối xứng về hình dạng (thường là hình tròn hoặc bầu dục).
- B (Border): Bờ tổn thương. Các đường bờ của khối u ác tính thường không đều (có thể có các cạnh như vỏ sò hoặc hình khía). Các nốt ruồi lành tính thường mịn hơn và đường viền đều hơn.
- C (Colour): Màu sắc. Tổn thương da không đồng nhất về màu sắc là một dấu hiệu cảnh báo. Đa số nốt ruồi lành tính sẽ có màu nâu hoặc đen khá đồng nhất. Khi ung thư da hắc tố phát triển, có thể sẽ xuất hiện màu đỏ, trắng hoặc xanh trên nền nâu, đen.
- D (Diameter): Tổn thương ung thư hắc tố da thường > 6mm.
- E (Enlargement): Một nốt ruồi thay đổi kích thước theo thời gian nhiều khả năng là ung thư hắc tố da. Tổn thương ung thư hắc tố da sẽ ngày càng tăng kích thước và nhô cao hơn bề mặt da.
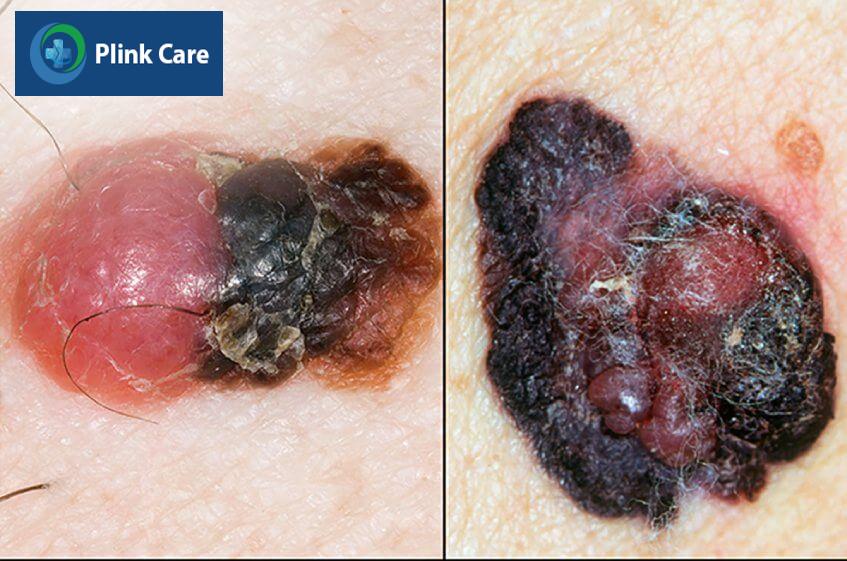
Ngoài ra, các thay đổi trên bề mặt sang thương như giòn hơn, sần sùi, loét, chảy máu cũng là các dấu hiệu cảnh báo.
Tóm lại, dấu hiệu ung thư sắc tố da mà người bệnh cần đặc biệt chú ý ở nốt ruồi:
- Tăng kích thước, nhô cao hơn;
- Đổi hình dạng;
- Đổi màu sắc;
- Thay đổi về tính chất của bề mặt (sần sùi, loét…);
- Chảy máu;
- Ngứa hoặc đau.
Xem thêm: Hình ảnh nốt ruồi ung thư hắc tố dễ nhận biết, đừng chủ quan.
Người bệnh cần thăm khám bác sĩ ngay khi có các dấu hiệu trên, đặc biệt là khi các triệu chứng kéo dài hơn vài tuần đến vài tháng.
Ung thư sắc tố da có thể xuất hiện ở bất cứ vị trí nào trên cơ thể. Các vị trí thường gặp như lưng, cánh tay, chân, mặt. Ung thư hắc tố cũng có thể gặp ở dưới móng tay, gan bàn chân hay lòng bàn tay, trong miệng hoặc cơ quan sinh dục, nhưng những vị trí này rất hiếm gặp.
Tìm hiểu thêm: Ung thư hắc tố dưới móng: Dấu hiệu, nguyên nhân và chẩn đoán.
Nguyên nhân ung thư hắc tố da
Nguyên nhân các tế bào bị phá hủy và phát triển thành ung thư hắc tố da vẫn chưa rõ ràng, nhưng yếu tố di truyền, tình trạng sức khỏe và yếu tố nguy cơ từ môi trường đều được chứng minh có liên quan đến bệnh. (4)
Yếu tố nguy cơ được ghi nhận rõ ràng nhất là việc tiếp xúc với tia bức xạ cực tím từ ánh sáng mặt trời hoặc thiết bị nhuộm da nhân tạo. Tiếp xúc trực tiếp với ánh sáng mặt trời trong thời gian dài có thể làm tổn thương DNA trong Melanocyte, tạo ra những biến đổi bất thường trong bộ gen và các tế bào này sẽ tăng sinh mất kiểm soát. Từ đó, ung thư hắc tố da sẽ phát triển. Mặc dù vậy, không phải tất cả các trường hợp ung thư hắc tố da đều do tiếp xúc với tia bức xạ cực tím, vì có những vùng da không thường xuyên tiếp xúc với ánh sáng mặt trời vẫn có thể bị ung thư hắc tố.
Ung thư sắc tố da thường gặp ở người lớn hơn 50 tuổi, nhưng vẫn có thể gặp ở người trẻ và cả trẻ em.
Ai có nguy cơ bị ung thư hắc tố da?
Bất kỳ điều gì làm tăng khả năng phát triển ung thư đều được xem là yếu tố nguy cơ. Yếu tố nguy cơ có thể đến từ những hoạt động của chính bản thân người bệnh, tác động từ môi trường sống xung quanh hoặc được truyền từ ba mẹ sang con cái qua bộ gen (gen là bộ mã hóa cho các tế bào trong cơ thể chúng ta). Có một hoặc nhiều yếu tố nguy cơ không có nghĩa là bạn chắc chắn sẽ mắc ung thư hắc tố da.
1. Yếu tố di truyền
- Da sáng màu: Người có làn da sáng màu có nghĩa có ít hắc tố (melanin) nên ít được bảo vệ khỏi tác hại của tia cực tím.
- Da nhiều tàn nhang: Đa số tàn nhang sẽ không gây hại cho sức khỏe của bạn. Tuy nhiên, người có nhiều tàn nhang nghĩa là có làn da khá nhạy cảm với ánh sáng mặt trời. Tia cực tím từ ánh nắng mặt trời lại là một trong những yếu tố nguy cơ ung thư da.
- Da dễ cháy nắng: Người dễ bị cháy nắng hay người đã cháy nắng nhưng vẫn thường xuyên tiếp xúc với ánh sáng mặt trời, đặc biệt có đỏ da và rộp da sẽ tăng nguy cơ mắc ung thư tế bào hắc tố da.
- Mắt và tóc sáng màu: Tóc vàng hay đỏ; con ngươi màu sáng.
- Nhiều nốt ruồi và nốt ruồi bất thường: Người có nhiều nốt ruồi hoặc có các nốt ruồi hình dạng và kích thước bất thường (> 6mm, bờ không đều, bề mặt gồ ghề…).
2. Yếu tố môi trường
Việc tiếp xúc quá nhiều với tia cực tím sẽ tăng tốc độ lão hóa da và tăng nguy cơ ung thư da. Nguồn tia cực tím đến từ việc tắm nắng quá mức, sử dụng thiết bị nhuộm da nhân tạo, sống ở vùng khí hậu nắng nóng cao, làm việc ngoài trời… (5)
3. Yếu tố tiền căn bản thân
- Làn da dễ cháy nắng có phồng rộp: Những người đã từng bị cháy nắng nghiêm trọng và phồng rộp da sau phơi nắng sẽ có nguy cơ mắc ung thư hắc tố da cao hơn.
- Tiền căn mắc các bệnh về da/hoặc ung thư da: Người từng mắc bệnh dày sừng ánh sáng (Actinic keratosis – tình trạng da bị thô ráp, có vảy khi tiếp xúc với mặt trời, đặc biệt là trên mặt, tay, cánh tay và cổ, thường gặp ở những người da trắng, mắt xanh); hoặc đã bị ung thư da loại tế bào gai hay tế bào đáy.
- Ung thư tuổi nhỏ: Người từng mắc ung thư trước 16 tuổi sẽ dễ có nguy cơ phát triển ung thư hắc tố da khi lớn tuổi.
- Suy giảm miễn dịch: Những người có hệ thống miễn dịch suy yếu hay phải sử dụng các thuốc ức chế miễn dịch (người nhiễm HIV, hay AIDS) sẽ có nguy cơ mắc ung thư hắc tố da cao hơn người khỏe mạnh.
- Các bệnh hiếm gặp khác: Bệnh khô da sắc tố (Xeroderma pigmentosum – hội chứng rối loạn nhiễm sắc thể do di truyền làm cơ thể mất khả năng bảo vệ và tự chữa lành tổn thương do tia cực tím gây ra); hoặc Hội chứng ung thư vú và buồng trứng di truyền (HBOC – Hereditary Breast and Ovarian Cancer – hội chứng làm tăng nguy cơ mắc một số loại ung thư và khởi phát ở tuổi trẻ hơn tuổi mắc bệnh ung thư trung bình của quần thể chung. Người mang hội chứng HBOC có nguy cơ cao bị ung thư vú, buồng trứng, và một số loại ung thư khác).
4. Yếu tố tiền căn gia đình
Khoảng 10% các trường hợp ung thư hắc tố da có liên quan đến tiền căn gia đình cũng mắc bệnh này. Một phần là do những người trong gia đình thường cùng loại da và thời gian tiếp xúc ánh sáng mặt trời tương đối giống nhau. Một phần khác là do chia sẻ cùng bộ gen nên những người trong gia đình sẽ có cùng nguy cơ mắc ung thư hắc tố da.
Bạn có thể có nguy cơ mắc ung thư hắc tố di truyền nếu có người thân cùng huyết thống mắc những bệnh sau:
- Ung thư hắc tố ở da hoặc mắt, đặc biệt nếu có nhiều người mắc thì nguy cơ sẽ càng tăng lên.
- Ung thư tụy, thận hoặc vú.
- U sao bào của não hoặc tủy sống (Astrocytoma – khối u hệ thần kinh trung ương phát triển từ tế bào hình sao).
- U trung biểu mô (Mesothelioma – ung thư ở các lớp màng mỏng bao bọc các tạng trong cơ thể như phổi, tim, bụng).
Có một vài đột biến gen liên quan đến ung thư hắc tố da di truyền bao gồm:
- Đột biến CDKN2A (còn gọi là P16INK4A hay MTS1), thường gặp nhất.
- Gen MC1R, là một gen xác định màu da. Nếu trong gia đình có người tóc đỏ và/hoặc da trắng, những người thân cùng huyết thống sẽ tăng nguy cơ mắc ung thư sắc tố da.
- Đột biến gen BAP1.
Các giai đoạn ung thư hắc tố da
Hệ thống phân giai đoạn ung thư phổ biến nhất là hệ thống TNM dựa theo hướng dẫn của Ủy ban Liên hợp về Ung thư Hoa Kỳ (AJCC – American Joint Committee on Cancer). Đánh giá giai đoạn dựa vào 3 yếu tố chính:
- T (Tumor): Đánh giá độ dày hay độ sâu (đơn vị đo lường là mm) và mức độ phá vỡ ra ngoài da (loét) của khối tế bào ung thư hình thành đầu tiên trong da, hay còn gọi là u nguyên phát.
- N (Node): Hạch bạch huyết (hay gọi tắt là hạch) là các cấu trúc nhỏ dạng bầu dục giúp cơ thể chống đỡ lại bệnh tật. Đánh giá yếu tố N là đánh giá mức độ lan đến các hạch bạch huyết lân cận từ khối u nguyên phát.
- M (Metastasis): Yếu tố M cho biết ung thư đã lan đến các cơ quan khác của cơ thể (còn gọi là di căn).
Ung thư hắc tố da có 5 giai đoạn – sớm nhất là giai đoạn 0 theo sau là giai đoạn 1 đến 4. Thông thường giai đoạn 1 đến 4 được viết bằng chữ số La Mã I, II, III và IV. Nói chung, giai đoạn càng cao có nghĩa ung thư càng lan rộng.
Ung thư hắc tố da được phân thành các giai đoạn: (6)
- Giai đoạn 0 (U ác tính tại chỗ): U ác tính chỉ được tìm thấy ở lớp trên cùng của da (lớp thượng bì), chưa lan ra hạch bạch huyết, chưa di căn xa. Ung thư hắc tố da giai đoạn này có thể chữa khỏi bằng phẫu thuật cắt trọn.
- Giai đoạn I: Khối u ác tính đã xâm lấn đến lớp thứ hai của da (lớp trung bì) và bề dày ≤ 2 mm, có thể có loét da hoặc không, thường là không loét; và chưa di căn hạch, chưa di căn xa.
- Giai đoạn II: Khối u ác tính có bề dày 1-2mm kèm loét da, hoặc > 2mm có hoặc không loét da; và chưa di căn hạch, chưa di căn xa.
- Giai đoạn III: Tế bào ung thư đã di căn hạch vùng và chưa di căn xa.
- Giai đoạn IV: Tế bào ung thư đã di căn các hạch bạch huyết không phải hạch vùng hoặc cơ quan xa (da, cơ, phổi, não…).
Việc phân giai đoạn của ung thư hắc tố da đôi khi khá phức tạp. Người bệnh nên chủ động tư vấn trực tiếp từ bác sĩ điều trị để có thể làm rõ thêm nếu còn thắc mắc về giai đoạn bệnh của mình.
Ung thư hắc tố da sống được bao lâu?
Theo số liệu thống kê của Ủy ban Liên hợp về Ung thư Hoa Kỳ (AJCC – American Joint Committee on Cancer) năm 2009, tiên lượng của ung thư hắc tố da tại chỗ với bề dày khối u < 1mm nhìn chung rất khả quan, tỷ lệ sống 5 năm là trên 90%. Với khối u > 1mm, tỷ lệ sống 5 năm dao động từ 50-90% tùy thuộc độ dày, loét da và tỷ lệ phân chia tế bào của khối u ác tính. Khi khối u đã di căn hạch vùng, tỷ lệ sống 5 năm sẽ giảm một nửa, dao động từ 20-70%, tùy thuộc vào mức độ và gánh nặng của hạch di căn. Tỷ lệ sống 5 năm của ung thư hắc tố da đã di căn xa là khoảng 10%. Tuy nhiên, hiện nay đã có thêm nhiều liệu pháp điều trị toàn thân cho ung thư tế bào hắc tố giai đoạn tiến xa giúp kéo dài thêm thời gian sống và nâng cao chất lượng cuộc sống cho người bệnh.
Nhìn chung, tiên lượng sống đối với bệnh nhân ung thư hắc tố da tương đối khả quan nếu được phát hiện và can thiệp điều trị ngay từ giai đoạn sớm. Thực tế, nhiều người bệnh vẫn có thể sống hơn thời gian dự đoán 5 năm, thậm chí 10 năm. Tỷ lệ sống sau điều trị ung thư hắc tố da còn phụ thuộc vào các yếu tố khác. Do đó, đối với câu hỏi “Ung thư hắc tố da sống được bao lâu?”, người bệnh chỉ nên xem các số liệu trên là một yếu tố tham khảo; và nên tham vấn trực tiếp với bác sĩ điều trị. (7)
Cách chẩn đoán bệnh ung thư hắc tố da
Sau khi hỏi về bệnh sử, tiền căn bản thân, tiền căn gia đình và kiểm tra tổng quát sức khỏe của người bệnh, nếu có nghi ngờ người bệnh có thể mắc ung thư hắc tố da, bác sĩ sẽ chỉ định một số xét nghiệm cần thiết:
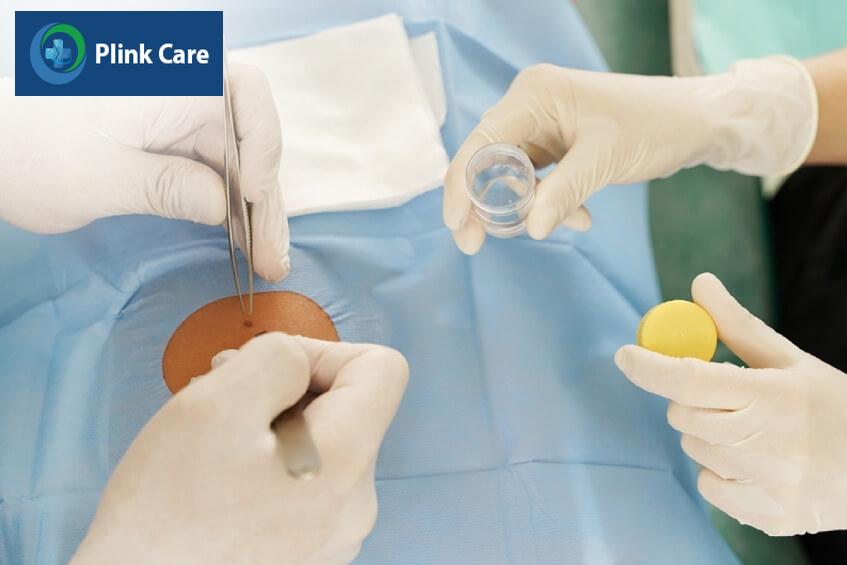
- Sinh thiết da: Đây là thủ thuật tương đối đơn giản, được áp dụng phổ biến trong việc chẩn đoán các rối loạn về da, đặc biệt là ung thư da. Bác sĩ sẽ lấy một mẫu da để đem đi xét nghiệm tế bào học. Tùy vào tính chất của tổn thương (vị trí, kích thước, bề dày, bề mặt…) mà bác sĩ lựa chọn phương pháp sinh thiết khác nhau, người bệnh có thể sẽ được gây tê tại chỗ.
-
- Sinh thiết eclipse: Cắt tổn thương nghi ngờ theo hình thoi hay hình bầu dục. Vết cắt này sẽ bao gồm cả phần da nhìn có vẻ bình thường bên ngoài viền của tổn thương (phần da nhìn có thể bình thường này còn được gọi là diện cắt).
- Sinh thiết bấm: Bác sĩ sử dụng một thiết bị cầm tay đặc biệt bấm một lỗ nhỏ thông qua các lớp trên cùng của da để lấy một mẫu mô cần sinh thiết. Đôi khi, bác sĩ sẽ cần lấy nhiều hơn một mẫu mô đối với các tổn thương lớn mà không thể mổ cắt trọn sinh thiết.
- Sinh thiết cạo: Đây là phương pháp cạo nông hoặc cạo sâu. Đối với các tổn thương da nghi ngờ là ung thư nên được sinh thiết cạo sâu lấy cả phần thượng bì và một phần trung bì.
- Chụp cắt lớp vi tính (CT): Nếu nghi ngờ ung thư hắc tố da đã di căn xa cần chụp cắt lớp vi tính CT tầm soát toàn thân giúp tìm các vị trí bị ảnh hưởng.
- Chụp cộng hưởng từ (MRI): Phương pháp này còn gọi là chụp MRI (Magnetic Resonance Imaging), là phương pháp sử dụng từ trường mạnh, sóng vô tuyến và máy tính để phác họa hình ảnh chi tiết bên trong cơ thể; đặc biệt hữu ích trong việc khảo sát mô mềm và hệ thần kinh. MRI giúp đánh giá chuẩn xác và khách quan về mức độ xâm lấn của khối u vào mô mềm xung quanh.
- Chụp PET-CT: Kỹ thuật này nhằm đánh giá tình trạng di căn hạch bạch huyết và các cơ quan khác của cơ thể (cách xa vị trí da có chứa khối u ác tính ban đầu) trong trường hợp khó xác định trên các xét nghiệm hình ảnh như CT hay MRI.
- Xét nghiệm máu: Xét nghiệm đo nồng độ Lactate Dehydrogenase (viết tắt là LDH, là một protein được tìm thấy trong hầu hết các tế bào). LDH tăng cao gợi ý khối u có thể đã lan ra các vị trí khác trong cơ thể. Tuy nhiên LDH có độ đặc hiệu không cao, nghĩa là bệnh đã di căn xa nhưng LDH không tăng, hoặc LDH tăng nhưng bệnh chưa di căn xa. Các xét nghiệm khác giúp đánh giá tổng quát cho người bệnh trước khi điều trị bao gồm công thức máu, đông máu toàn bộ, chức năng gan, thận, điện giải đồ…
Cách điều trị ung thư hắc tố da
Các phương pháp điều trị phụ thuộc vào rất nhiều yếu tố bao gồm: giai đoạn bệnh, vị trí khối u, thể trạng, bệnh lý đi kèm, tinh thần và nguyện vọng của bệnh nhân. Hiện nay, các hướng dẫn điều trị ung thư từ Bộ Y tế và các hiệp hội ung thư trên thế giới đều nhấn mạnh vai trò của việc phối hợp nhiều phương pháp điều trị như phẫu thuật, xạ trị, hóa trị… (còn gọi là điều trị đa mô thức), nhằm tối ưu hóa hiệu quả điều trị. Đồng thời, việc đưa ra kế hoạch điều trị còn tùy thuộc từng trường hợp bệnh nhân cụ thể (cá thể hóa).
1. Phẫu thuật
Phẫu thuật là phương pháp điều trị cắt bỏ khối u ra khỏi cơ thể. Việc lựa chọn loại phẫu thuật phụ thuộc rất nhiều vào kích thước, số lượng và vị trí của khối u. Phẫu thuật là phương pháp điều trị được chỉ định đầu tiên của hầu hết các ung thư hắc tố da. Mục đích của phẫu thuật là loại bỏ hoàn toàn các khối u ác tính ra khỏi cơ thể. Đối với các khối u ít có nguy cơ di căn đến các nơi khác, phẫu thuật có thể là phương pháp điều trị duy nhất.
Các loại phẫu thuật, bao gồm:
- Phẫu thuật cắt rộng: Đây là phương pháp cắt bỏ tổn thương ung thư và cả mô lành bao quanh khối u (diện cắt). Diện cắt được đo lường bằng cm hoặc mm. Kích thước của diện cắt tùy thuộc vào bề dày của khối ung thư hắc tố da. Sau mổ, khối u sẽ được bác sĩ giải phẫu bệnh soi dưới kính hiển vi để xác định diện cắt có còn tế bào ung thư hay không. Nếu diện cắt vẫn còn u, người bệnh có thể cần phải phẫu thuật lại. Các tác dụng phụ của phẫu thuật bao gồm đau, sưng, chảy máu, dị ứng và sẹo mổ. Nếu lo lắng nhiều về vấn đề sẹo mổ, người bệnh cần thảo luận rõ ràng với bác sĩ phẫu thuật. Trong một số tình huống do vị trí và kích thước của khối u, người bệnh cần phải được ghép da (lấy da từ vùng khác của cơ thể người bệnh để che kín vết mổ).
- Sinh thiết hạch gác cửa: Hạch gác cửa là hạch đầu tiên mà nghi ngờ ung thư có thể lan đến. Phẫu thuật viên sẽ mổ lấy một hoặc nhiều hạch nghi ngờ gửi đến phòng xét nghiệm để bác sĩ giải phẫu bệnh xác định hạch đã bị di căn hay chưa. Phẫu thuật sinh thiết hạch gác cửa thường được thực hiện cùng lúc với phẫu thuật cắt rộng u. Để xác định được hạch gác cửa, bác sĩ phẫu thuật có thể phải tiêm một chất chỉ thị màu dưới da vùng ngay cạnh khối u. Chất chỉ thị màu này sẽ theo đường mạch bạch huyết chảy đến các chặng hạch bạch huyết, bác sĩ sẽ có thiết bị chuyên dụng để xác định được đâu là hạch gác cửa của khối u.
Nếu di căn hạch gác cửa, người bệnh có thể cần phải phẫu thuật nạo hạch hoặc theo dõi sát hạch bằng các xét nghiệm hình ảnh.
2. Liệu pháp miễn dịch
Liệu pháp miễn dịch là một loại trị liệu sinh học giúp tăng cường hệ thống miễn dịch (được tạo nên từ các tế bào bạch cầu và các cơ quan, mô của hệ thống bạch huyết) chống lại ung thư. Phương pháp này giúp cải thiện hoặc khôi phục chức năng của hệ thống miễn dịch.
Các tế bào ung thư có khả năng trốn tránh được sự phát hiện và kiểm soát của những tế bào miễn dịch trong cơ thể vì thế chúng không bị phát hiện và hệ miễn dịch không tiêu diệt được. Liệu pháp miễn dịch trong điều trị ung thư giúp chống lại cơ chế này của khối u bằng cách đánh dấu tế bào ung thư, kích thích hệ thống miễn dịch của cơ thể nhận ra và tấn công tiêu diệt các tế bào ung thư. Từ đó, làm ngừng hoặc làm chậm sự phát triển của tế bào ung thư, ngăn tế bào ung thư lan rộng sang các cơ quan khác trong cơ thể và cải thiện hệ thống miễn dịch giúp việc điều trị bệnh ung thư hiệu quả hơn.
Một số loại thuốc nhắm vào các protein giúp kiểm soát, kích thích hệ miễn dịch chống lại các tế bào ung thư gồm:
- Thuốc ức chế PD-1: Pembrolizumab (Keytruda) và Nivolumab (Opdivo)
- Thuốc ức chế PD-L1: Atezolizumab (Tecentriq)
- Chất ức chế CTLA-4: Ipilimumab (Yervoy)
- Chất ức chế LAG-3: Relatlimab
- Liệu pháp virus oncolytic: talimogene laherparepvec (T-VEC)
- Kem Imiquimod (Zyclara) dưới dạng bôi
Trong một số trường hợp, bác sĩ có thể cần kết hợp 2 thuốc miễn dịch để tăng hiệu quả điều trị.
3. Liệu pháp nhắm trúng đích
Một trong những đặc điểm cơ bản nhất của tế bào ung thư là sự xuất hiện của những đột biến ở các gen chịu trách nhiệm kiểm soát quá trình nhân đôi và chết có lập trình của tế bào. Liệu pháp điều trị nhắm trúng đích là phương pháp tác động đặc hiệu riêng biệt vào các gen này.
Liệu pháp nhắm trúng đích trong điều trị ung thư hắc tố da sử dụng thuốc để tấn công vào các tế bào ung thư cụ thể, hạn chế ảnh hưởng đến các tế bào khỏe mạnh xung quanh. Các loại thuốc nhắm trúng đích sẽ tìm kiếm và tiêu diệt các tế bào ung thư.
Một số thuốc nhắm trúng đích để điều trị ung thư hắc tố da:
- Ức chế BRAF: Vemurafenib (Zelboraf), Dabrafenib (Tafinlar), Encorafenib (Braftovi)…
- Ức chế MEK (có thể dùng điều trị cho người bệnh có đột biến BRAF và thường được sử dụng chung với các thuốc ức chế BRAF để tăng hiệu quả điều trị): Trametinib (Mekinist), Cobimetinib (Cotellic), Binimetinib (Mektovi)…
- Ức chế KIT (hiếm gặp, thường gặp ở ung thư hắc tố da lòng bàn tay, bàn chân hoặc dưới móng): Imatinib (Gleevec), Dasatinib (Sprycel), Nilotinib (Tasigna), Ripretinib…
Một số bệnh nhân sẽ cần phối hợp giữa liệu pháp miễn dịch và nhắm trúng đích để tăng hiệu quả điều trị.
4. Hóa trị
Thuốc hóa trị sẽ tiêu diệt các tế bào tăng sinh nhanh trong cơ thể, bao gồm cả tế bào lành và tế bào ung thư. Hóa trị thường không được sử dụng nhiều trong điều trị ung thư hắc tố da do 2 nguyên nhân: một là hóa trị có hiệu quả không cao, hai là liệu pháp miễn dịch và thuốc nhắm trúng đích đem lại kết quả điều trị khả quan. Hóa trị có thể là một lựa chọn nếu người bệnh không đáp ứng với thuốc miễn dịch và thuốc trúng đích hoặc không chấp nhận được tác dụng phụ của điều trị.
Các thuốc hóa trị thường dùng cho ung thư hắc tố da bao gồm Dacarbazine, Temozolomide, Nab-Paclitaxel, Paclitaxel, Cisplatin, Carboplatin…
5. Xạ trị
Xạ trị có thể tập trung tại chỗ khối u hoặc tại vùng hạch di căn. Xạ trị cũng được sử dụng để điều trị giảm nhẹ giúp giảm đau và giảm cảm giác khó chịu do khối u gây ra. Xạ trị ngoài (đi từ bên ngoài cơ thể vào vị trí tổn thương) là phương pháp điều trị thường được sử dụng nhất cho ung thư hắc tố da.
Mỗi bệnh nhân ung thư hắc tố da là một cá thể riêng biệt không ai giống ai; việc lựa chọn phương pháp điều trị sẽ phụ thuộc vào rất nhiều yếu tố. Vậy nên bệnh nhân và gia đình cần chủ động trao đổi với bác sĩ để có được các hướng dẫn điều trị phù hợp nhất.
Cách phòng ngừa bệnh ung thư hắc tố
Cách giảm nguy cơ mắc ung thư hắc tố da hiệu quả chính là bảo vệ da và cơ thể khỏi ánh sáng mặt trời trực tiếp và tránh cháy nắng quá mức. Bạn có thể chú ý một số biện pháp như:
- Tránh tiếp xúc ánh sáng mặt trời trong khoảng thời gian từ 10-14h, nên thực hiện các hoạt động ngoài trời vào thời điểm khác trong ngày.
- Sử dụng kem chống nắng có chỉ số bảo vệ da (SPF) từ 30 trở lên, thoa lại liên tục cách mỗi 2 giờ hoặc thường xuyên hơn nếu hoạt động dưới trời nắng, bơi lội hoặc đổ nhiều mồ hôi.
- Che chắn kỹ càng bằng mũ, nón, kính râm, áo dài tay, quần dài và tất chân.
- Không tắm nắng nhân tạo.
- Sử dụng son dưỡng môi có chứa thành phần chống nắng.
- Thường xuyên kiểm tra làn da để sớm phát hiện các sang thương mới xuất hiện hoặc thay đổi bất thường trên các nốt ruồi.

Chế độ dinh dưỡng cho người bệnh ung thư hắc tố
Một vài nghiên cứu cho thấy ăn nhiều rau, củ, quả, trái cây giúp giảm nguy cơ mắc ung thư hắc tố da, tuy nhiên điều này vẫn còn nhiều tranh cãi. Ngày càng nhiều bằng chứng cho thấy hạn chế các thực phẩm chứa cholesterol trong mỡ động vật, tăng cường chất xơ và vitamin trong rau xanh – trái cây góp phần chống lại một số bệnh ung thư.
Người bệnh nên chủ động hỏi bác sĩ điều trị hoặc chuyên gia dinh dưỡng để được tư vấn và xây dựng chế độ ăn uống phù hợp vì mỗi bệnh nhân là một cá thể riêng biệt.
Một số thực phẩm và thói quen lành mạnh tốt cho người bệnh bao gồm:
- Ăn nhiều trái cây và rau quả.
- Ăn thực phẩm giàu chất xơ. Ngũ cốc nguyên hạt là nguồn dinh dưỡng quan trọng giàu kẽm, magie, vitamin B và chất xơ.
- Ăn thực phẩm giàu protein và calo như đậu, thịt gà không có da, cá, thịt bò hay thịt lợn lọc bỏ mỡ, sữa chua, trứng. Nấu ăn bằng các phương pháp ít béo, chẳng hạn như nướng, hấp… Sử dụng dầu oliu để nấu các món chiên, xào.
- Ăn ít chất béo (chỉ ăn một lượng nhỏ bơ, sốt mayonnaise, món tráng miệng và đồ chiên rán), chọn các sản phẩm sữa ít chất béo.
- Giảm muối, mắm trong bữa ăn. Không ăn nhiều đồ quá chua hay quá cay.
- Chia nhỏ bữa ăn, đa dạng các món ăn và ăn những món người bệnh yêu thích để tránh cảm giác chán ăn.
- Hạn chế uống nhiều rượu bia và nên ngừng hút thuốc lá.
- Tập thể dục hàng ngày.
Để đặt lịch khám, tầm soát và điều trị ung thư hắc tố da tại khoa Ung bướu, PlinkCare, Quý khách hàng có thể liên hệ qua thông tin sau:
Ung thư hắc tố da có tiên lượng điều trị tốt với tỷ lệ sống 5 năm hơn 90% nếu được phát hiện ở giai đoạn sớm và can thiệp điều trị kịp thời. Do đó, nếu thuộc nhóm có nguy cơ cao hoặc xuất hiện các dấu hiệu lạ trên da, nốt ruồi, bạn cần nhanh chóng thăm khám chuyên khoa để được chẩn đoán và điều trị càng sớm càng tốt.
 Việt Nam
Việt Nam
 English
English