
Nội soi cắt dưới niêm mạc: Quy trình, lợi ích và rủi ro
Nội soi cắt dưới niêm mạc là gì?
Nội soi cắt dưới niêm mạc (Endoscopic Submucosal Dissection-ESD) là kỹ thuật nội soi can thiệp tối thiểu dùng để loại bỏ polyp lớn, hoặc điều trị ung thư sớm đường tiêu hóa mà không cần phải phẫu thuật, bảo tồn toàn bộ dạ dày cho người bệnh.
Kỹ thuật nội soi cắt dưới niêm mạc được phát triển tại Nhật Bản vào cuối những năm 1990 với những ưu điểm can thiệp tối thiểu, loại bỏ chính xác khối u mà không ảnh hưởng đến các cơ quan lân cận, bảo tồn đường tiêu hóa, xuất viện sớm, giúp nâng cao chất lượng sống cho người bệnh.
Khi nào cần nội soi cắt dưới niêm mạc?
Phương pháp nội soi cắt tách niêm mạc được chỉ định điều trị trong các trường hợp sau đây:
- Thực quản Barrett: Đây là tổn thương tiền ung thư biểu mô tuyến thực quản.
- Polyp đại tràng; ung thư dạ dày hay thực quản giai đoạn đầu.
- Khối u thực quản, dạ dày hoặc ruột kết chưa xâm nhập sâu vào lớp dưới niêm thành ống tiêu hóa.
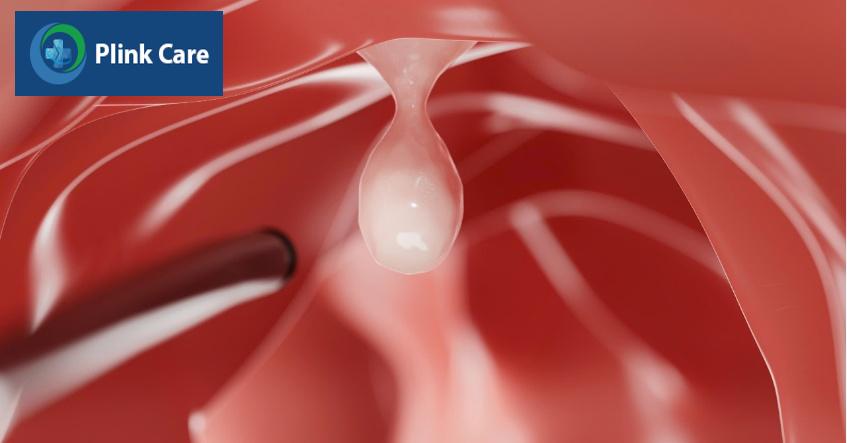
Đối tượng cắt tách dưới niêm mạc ống tiêu hóa
Nội soi cắt dưới niêm mạc là kỹ thuật nội soi can thiệp sử dụng các loại dụng cụ chuyên dụng để cắt bỏ tại chỗ các tổn thương ung thư sớm, polyp hoặc tiền ung thư của ống tiêu hóa, mà vẫn bảo tồn toàn vẹn ống tiêu hóa.(1)
1. Chỉ định
Nội soi cắt dưới niêm mạc được chỉ định điều trị cho những đối tượng sau đây:
- Người bệnh có khối u có đường kính nhỏ hơn 2 cm hoặc lớn hơn nhưng chưa lan đến các lớp sâu hơn của thành đường tiêu hóa.
- Các vùng mô bất thường, tổn thương tiền ung thư hoặc khối u ung thư nông như tổn thương dạ dày hoặc ruột non có ranh giới rõ ràng (tách biệt với các mô xung quanh).
- Ung thư thực quản giai đoạn đầu hoặc ung thư ruột kết.
- Thực quản barrett.
2. Chống chỉ định
Nội soi cắt tách dưới niêm mạc chống chỉ định với những trường hợp sau:
- Ung thư không biệt hóa, có đường kính > 2 cm hoặc tổn thương ung thư dạng biệt hóa, có loét bề mặt, đường kính > 3 cm
- Nghi ngờ hội chứng mạch vành cấp
- Người bệnh tăng huyết áp không kiểm soát
- Thủng hay nghi ngờ thủng tạng rỗng
- Nghi ngờ phình, tách động mạch chủ
- Người trong tình trạng suy hô hấp nặng
- Người bị suy tim nặng
- Không có sự đồng ý của bệnh nhân hay không có cam kết thủ thuật.
- Rối loạn đông máu chưa được kiểm soát
Quy trình nội soi cắt dưới niêm mạc
Quy trình thực hiện nội soi cắt tách dưới niêm mạc bao gồm các bước chuẩn bị, trong và sau khi thực hiện nội soi cắt dưới niêm mạc.(2)
1. Chuẩn bị cắt hớt niêm mạc qua nội soi
- Chuẩn bị các xét nghiệm cần thiết: XQ phổi, ECG, công thức máu, đông máu toàn bộ …
- Ngưng các thuốc kháng đông như wafarin, heparin, chống ngưng tập tiểu cầu (Clopidorel) 7 ngày trước thủ thuật.
- Giải thích phương pháp thủ thuật cho bệnh nhân và người nhà, ký cam kết thủ thuật
- Người bệnh cần cho bác sĩ biết những thứ bản thân bị dị ứng.
- Nếu thực hiện ở đường tiêu hóa trên, người bệnh không ăn uống trong vòng 8 giờ trước khi thực hiện thủ thuật.
- Nếu thực hiện ở đường tiêu hóa dưới, cần áp dụng chế độ ăn lỏng cùng với thuốc nhuận tràng/ thụt tháo để làm sạch ruột.
- Người bệnh cần thực hiện đúng theo các hướng dẫn của bác sĩ trước khi tiến hành thủ thuật.
2. Thực hiện nội soi cắt dưới niêm mạc
Quá trình thực hiện nội soi cắt tách dưới niêm mạc được thực hiện theo các bước sau đây:
- Bệnh nhân được gây mê tĩnh mạch.
- Đặt ống nội soi qua miệng/ hậu môn, tùy vị
- Nội soi đánh giá lại vị trí, bờ tổn thương bằng nhuộm màu Indigo carmine, NBI, có hay không kết hợp với nội soi phóng đại
- Đánh dấu bờ tổn thương bằng dual knife hoặc bằng snare, needle knife, theo chu vi, cách bờ từ 2-5mm.
- Tiêm phồng dung dịch (30ml Glycerol + 70ml natrichlorua 0.9% + 1 ống adrenalin + vài giọt Indigo Carmine) vào lớp dưới niêm mạc ngoài vùng đánh dấu.
- Tạo lỗ mở vào niêm mạc bằng cách sử dụng dual knife hay needle knife.
- Dùng dual knife hay IT knife cắt vòng quanh chu vi tổn thương ngoài vùng đã đánh dấu trên khoảng 5mm và tiếp tục tiêm dung dịch đã pha vào lớp dưới niêm mạc, cắt cho đến khi lấy được toàn bộ tổn thương. Trong quá trình cắt có thể chảy máu do cắt những mạch máu. Cầm máu có thể thực hiện bằng đốt đông (Dual knife, IT knife, Hot forcep) hoặc kẹp Hemoclip.
- Sau khi đã cắt hoàn toàn vùng niêm mạc tổn thương: bơm rửa, kiểm tra và cầm máu kỹ nếu còn chảy máu hay lộ mạch.
- Đánh giá lại vùng niêm mạc tổn thương đã được cắt.
- Đưa tổn thương ra khỏi ống tiêu hóa và gửi làm xét nghiệm mô bệnh học
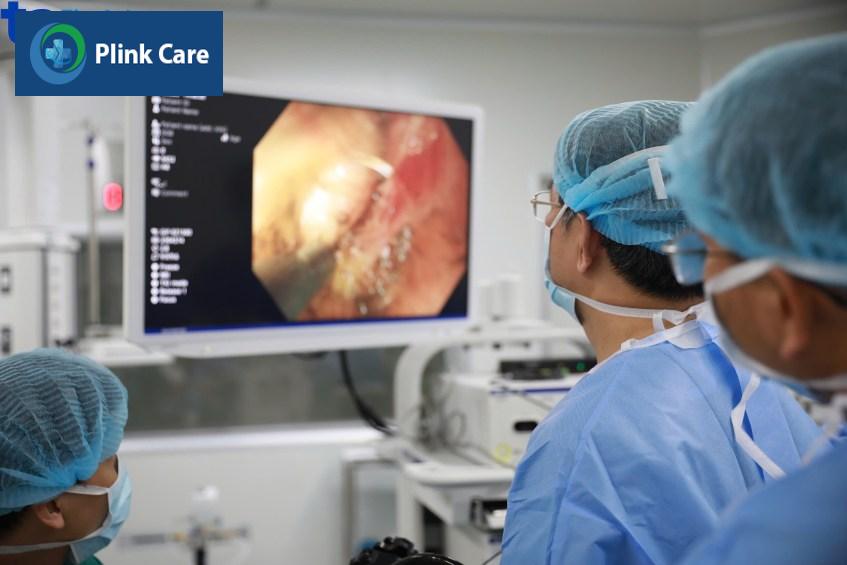
3. Sau khi cắt tách dưới niêm mạc
Sau khi thực hiện thủ thuật, người bệnh sẽ được theo dõi trong phòng hồi sức cho đến khi thuốc an thần hết tác dụng.
Người bệnh có thể gặp một số tác dụng phụ trong 24 giờ sau phẫu thuật:
- Cảm giác đau họng nếu ống nội soi đi xuống thực quản, cổ họng
- Phản ứng với thuốc an thần nên người bệnh có cảm giác buồn ngủ, có thể buồn nôn hoặc nôn.
- Cảm giác đầy hơi, chướng bụng
- Một số biến chứng nghiêm trọng nhưng hiếm gặp có thể xảy ra như sốt, ớn lạnh, đi cầu ra máu tươi, đau ngực, đau bụng, hụt hơi, ngất xỉu.
4. Chăm sóc sau nội soi cắt dưới niêm mạc
Sau khi thực hiện nội soi bóc tách dưới niêm mạc, người bệnh có thể trở lại cuộc sống bình. Tuy nhiên, trong tuần đầu sau phẫu thuật, người bệnh cần chú ý chế độ ăn uống để giúp đường ruột lành hẳn. Người bệnh ưu tiên thức ăn mềm, lỏng, chia nhỏ bữa ăn (5-6 bữa/ngày), ăn chậm, nhai kỹ để không gây áp lực lên hệ tiêu hóa.
Khi đường ruột ổn định, người bệnh có thể quay lại chế độ ăn uống bình thường. Nhưng vẫn cần duy trì chế độ ăn uống khoa học, cân đối các nhóm dưỡng chất. Bổ sung chất xơ và vitamin từ rau xanh, trái cây tươi. Hạn chế các thực ăn nhiều dầu mỡ, thức ăn nhanh, đồ ăn đóng hộp.
Lợi ích và rủi ro nội soi cắt dưới niêm mạc
1. Lợi ích
Phẫu thuật nội soi cắt dưới niêm mạc cho phép bác sĩ chuyên khoa tiêu hóa loại bỏ khối u ở lớp niêm mạc mà không cần rạch lớn hoặc cắt bỏ một phần đường tiêu hóa. So với phẫu thuật mở, các kỹ thuật nội soi mang lại nhiều lợi ích như:
- Ít đau đớn
- Giảm nguy cơ biến chứng
- Không để lại sẹo
- Phục hồi nhanh hơn
2. Rủi ro và biến chứng
Dù rất hiếm gặp nhưng một số biến chứng của phẫu thuật bóc tách niêm mạc nội soi có thể xảy ra:
- Chảy máu
- Thủng đường tiêu hóa
- Sẹo ở thực quản, có thể dẫn đến hẹp thực quản
Thắc mắc thường gặp
Một số câu hỏi thường gặp xung quanh vấn đề nội soi cắt dưới niêm mạc
1. Phẫu thuật nội soi cắt dưới niêm mạc mất bao lâu?
Phẫu thuật nội soi cắt dưới niêm mạc được thực hiện từ 30-90 phút hoặc lâu hơn. Thời gian chênh lệch tùy thuộc vào kích thước, vị trí, khả năng xâm lấn của tổn thương.
2. Tỷ lệ thành công của cắt tách dưới niêm mạc là bao nhiêu?
Phẫu thuật cắt bỏ niêm mạc nội soi cho hiệu quả điều trị thành công cao đến 99%. Một số nghiên cứu chỉ ra rằng khoảng 1% người bệnh sau điều trị có khối u phát triển trở lại.
3. Mất bao lâu để hồi phục sau cắt dưới niêm mạc?
Sau thủ thuật, đa số người bệnh có thể trở lại làm việc sau vài ngày. Người bệnh cũng có thể gặp phải tình trạng đau bụng, đầy bụng trong những ngày đầu sau thủ thuật.
Người bệnh có thể được hẹn tái khám vào khoảng hai tuần sau đó. Bác sĩ chuyên khoa tiêu hóa sẽ xem xét mức độ phục hồi và cân nhắc người bệnh có cần điều trị thêm.
4. Chi phí nội soi cắt dưới niêm mạc là bao nhiêu?
Tùy theo tình trạng bệnh và dịch vụ của từng cơ sở y tế mà chi phí khác nhau. Để biết chính xác chi phí điều trị, người bệnh nên tham khảo bác sĩ điều trị hoặc liên hệ tổng đài của cơ sở y tế mà mình muốn điều trị.
5. Nội soi cắt dưới niêm mạc ở đâu uy tín?
Phương pháp nội soi cắt dưới niêm mạc đòi hỏi cao về mặt kỹ thuật và chuyên môn của bác sĩ. Do đó, người bệnh cần lựa chọn cơ sở y tế uy tín, trang thiết bị đồng bộ, đội ngũ bác sĩ chuyên môn cao, làm chủ kỹ thuật điều trị hiện đại để thực hiện.
Trung tâm Nội soi & Phẫu thuật nội soi tiêu hóa, PlinkCare là đơn vị tầm soát, phát hiện và điều trị các bệnh lý tiêu hóa từ thông thường đến những bệnh lý nghiêm trọng. Trung tâm được trang bị các trang thiết bị hiện đại, cùng đội ngũ bác sĩ nhiều kinh nghiệm, áp dụng thường quy những kỹ thuật hiện đại như nội soi ít xâm lấn trong điều trị các bệnh tiêu hóa, có thể nội soi bóc tách dưới niêm mạc hiệu quả, an toàn.
Kỹ thuật nội soi cắt dưới niêm mạc (ESD) là một bước tiến vượt bậc trong tầm soát, chẩn đoán và điều trị triệt ung thư sớm. Phương pháp điều trị cho hiệu quả cao, triệt căn các biến chứng xấu, nâng cao chất lượng sống và kéo dài tuổi thọ. Hiện nay, phương pháp này triển khai ở số ít cơ sở y tế vì đòi hỏi trình độ chuyên môn, cũng như tay nghề của bác sĩ để có thể thực hiện thành công ca phẫu thuật.
 Việt Nam
Việt Nam
 English
English