
Chuyển vị đại động mạch: Nguyên nhân, triệu chứng và điều trị
Chuyển vị đại động mạch là gì?
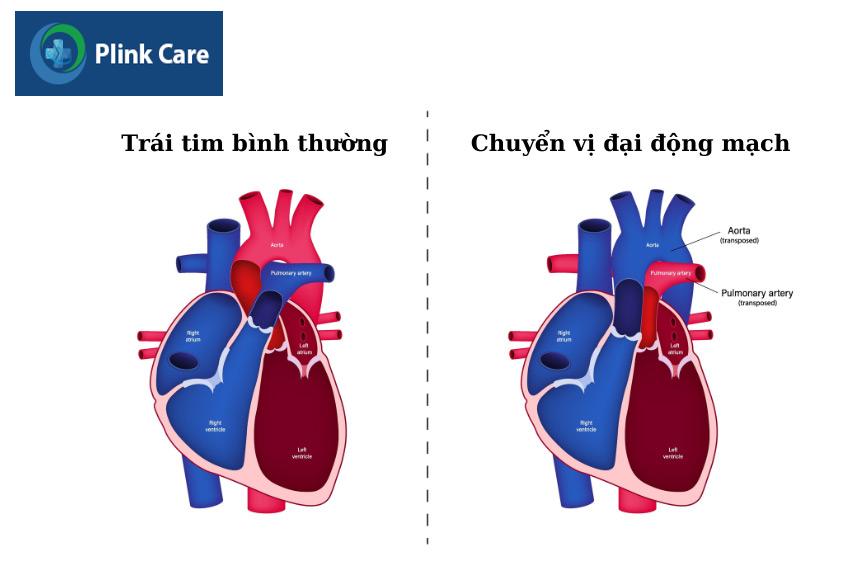
Chuyển vị đại động mạch (tên tiếng anh là Transposition of the great arteries – TGA) là khi hai động mạch xuất phát từ tim hoán đổi vị trí cho nhau: Động mạch chủ được nối với tâm thất phải thay vì tâm thất trái, còn động mạch phổi được nối với tâm thất trái thay vì tâm thất phải.
Ở một trái tim bình thường có hai vòng tuần hoàn: vòng tuần hoàn phổi và vòng đại tuần hoàn. Vòng tuần hoàn phổi bao gồm động mạch phổi nối với thất phải bơm máu nghèo oxy đến phổi để thực hiện quá trình trao đổi khí trở thành máu giàu oxy trở về tim trái qua các tĩnh mạch phổi. Còn vòng đại tuần hoàn gồm động mạch chủ kết nối với thất trái bơm máu giàu oxy đến các phần còn lại của cơ thể. (2)
Theo bác sĩ TS.BS Nguyễn Thị Duyên, Trung tâm tim mạch, PlinkCare: “Chuyển vị đại động mạch làm mất sự kết nối và tương tác với nhau của hai vòng tuần hoàn chảy qua tim và phổi”. Dị tật này dòng máu nghèo oxy không được đi đến phổi để trao đổi khi mà lại đi thẳng vào động mạch chủ đến các bộ phận khác trong cơ thể trong khi dòng máu giàu oxy không đi đến các mô trong cơ thể mà lại chảy thẳng vào động mạch phổi đến phổi để trao đổi khí.
Hậu quả là các mô trong cơ thể bị thiếu oxy, trẻ sẽ đối mặt với những biến chứng nguy hiểm hoặc tử vong không được điều trị kịp thời. Trong một số trường hợp trẻ có thể may mắn hơn khi có tồn tại các lỗ thông ở một hoặc nhiều tầng vị trí (thông liên nhĩ, thông liên thất hay còn ống động mạch) giúp trộn lẫn dòng máu bão hoà oxy thấp và máu được oxy hoá cao, có thể giúp trẻ bớt nguy kịch và có thời gian chờ để được điều trị.
Các loại chuyển vị đại động mạch
1. Dạng đơn thuần
Chuyển vị đại động mạch dạng đơn thuần (simple transposition) chiếm 55% chỉ có bất thường kết nối của 2 đại động mạch với các tâm thất. (3)
2. Dạng phức tạp
Dạng phức tạp (complex transposition) chiếm 45%, trong đó 35% hoán vị đại động kèm thông liên thất, 10 – 15% hoán vị đại động mạch có kèm hẹp động mạch phổi. Ngoài ra, có thể kèm các tổn thương khác như hẹp eo động mạch chủ, van 3 lá bất thường: lá van, dây chằng, cột cơ dày hơn bình thường.
Triệu chứng chuyển vị đại động mạch
Các triệu chứng của chuyển vị đại động mạch thường xuất hiện trong vài giờ sau khi trẻ được sinh ra hoặc vài ngày đầu tiên sau khi chào đời. Một số trẻ sơ sinh không biểu hiện triệu chứng ngay lập tức vì vẫn còn tồn tại một số luồng thông giữa 2 hệ tuần hoàn như lỗ bầu dục, ống động mạch. Khi các luồng thông này đóng lại, các triệu chứng sẽ xuất hiện sớm và diễn biến nhanh như:
1. Da có biểu hiện tím tái
Trẻ bị chuyển vị đại động mạch không có thông liên thất lớn có biểu hiện tím sớm ít nhất sau 48 giờ sau sinh do ống động mạch đóng lại, tím trung ương ở môi và móng tay do không nhận đủ máu giàu oxy, nhanh chóng dẫn đến toan chuyển hoá. Nếu trẻ có kèm theo thông liên nhĩ vừa hoặc lớn, thông liên thất lớn hay còn ống động mạch, trẻ có xu hướng đỡ tím hơn, có thể 2-4 tuần sau mới có biểu hiện lâm sàng. (4)
2. Mạch yếu
Dễ dàng nhận thấy mạch ở tay và chân của trẻ bị chuyển vị đại động mạch yếu hơn bình thường, trẻ có thể xuất hiện tay chân lạnh, da xanh xám khi bệnh tiến triển nặng.
3. Thở nhanh hoặc khó thở
Do quá trình trao đổi khí ở phổi bị gián đoạn khiến trẻ có hơi thở ngắn hơn và khó khăn trong việc hít thở. Một số trẻ có thể thở nhanh hơn so với bình thường.
4. Tim đập mạnh
Tim trẻ đập nhanh, mạnh là một trong những triệu chứng cần chú ý vì có thể là triệu chứng cho thấy mức độ nặng của chuyển vị đại động mạch, cần được can thiệp điều trị sớm.
5. Ít có cảm giác thèm ăn
Do tình trạng thiếu oxy và suy tim, trẻ thường bú ít, bú ngắt quãng, cữ bú kéo dài, quấy khóc nhiều làm ảnh hưởng đến sự phát triển của trẻ.
6. Tăng cân chậm
Do có thể không nhận đủ dưỡng chất, cùng với việc trẻ kém ăn, bú ít, khiến trẻ tăng cân chậm, phát triển kém.
Ngoài ra ở trẻ lớn mắc chuyển vị đại động mạch có thể bị tai biến mạch máu não, áp xe não.
Nguyên nhân chuyển vị đại động mạch
Đa số các trường hợp chuyển vị đại động mạch ở trẻ không xác định được nguyên nhân chính xác. Một số yếu tố rủi ro làm tăng nguy cơ mắc TGA gồm:
1. Tiền sử gia đình mắc dị tật tim bẩm sinh
Nếu trong gia đình có cha hoặc mẹ đã từng mắc chuyển vị đại động mạch, trẻ sinh ra sẽ có nguy cơ mắc bệnh cao hơn so với những trẻ khác.
2. Đột biến gen
Bệnh có thể do những bất thường ở một số gen hoặc nhiễm sắc thể gây ra như bất thường nhiễm sắc thể 13, 21, 18, 22q11…
3. Vấn đề sức khỏe người mẹ trong giai đoạn mang thai
- Mẹ trên 40 tuổi.
- Thiếu dinh dưỡng, thiếu acid folic trong thai kỳ.
- Uống rượu trong lúc mang thai.
- Mẹ bị bệnh đái tháo đường kiểm soát kém.
- Tiền sử mắc Rubella hoặc các bệnh virus khác trong thai kỳ.
Biến chứng chuyển vị đại động mạch
Chuyển vị đại động mạch nếu không được phát hiện và điều trị sớm, có thể gây ra nhiều biến chứng nguy hiểm cho trẻ. Các biến chứng phụ thuộc vào loại chuyển vị của động mạch.
1. Thiếu oxy đến các mô
Do quá trình trao đổi giữa máu giàu oxy và máu nghèo oxy bị gián đoạn, khiến các cơ quan trong cơ thể có thể bị thiếu hụt oxy. Tình trạng này có thể làm tăng nguy cơ tử vong ở trẻ.
2. Suy tim
Do thất phải làm đảm nhiệm vai trò bơm máu của của tim trái dưới áp suất cao hơn vai trò sinh lý bình thường nên theo thời gian thất phải trở nên suy yếu và trẻ sẽ có các biểu hiện suy tim, cơ tim không thể bơm đủ máu để đáp ứng nhu cầu của cơ thể.
3. Tổn thương phổi
Máu giàu oxy bị tích tụ quá mức tại phổi có thể gây tổn thương cho phổi, làm hạn chế khả năng hô hấp của trẻ.
Ngoài ra, trẻ mắc chuyển vị đại động mạch còn có thể gặp các biến chứng khác như rối loạn nhịp tim do nghẽn đường dẫn truyền trong tim, các bệnh hẹp van động mạch phổi, hở van ba lá hay hẹp eo động mạch chủ kèm theo. Các tổn thương này có thể làm tình trạng suy tim và thiếu oxy của trẻ càng trầm trọng hơn.

Phương pháp chẩn đoán chuyển vị đại động mạch
1. Siêu âm tim
Phương pháp này sử dụng sóng âm thanh để tạo ra hình ảnh chuyển động khi trái tim đang đập, giúp:
- Xác định bất thường nối liền tâm thất và đại động mạch.
- Đo kích thước tâm thất.
- Khảo sát vách liên thất vách liên nhĩ, ống động mạch.
- Khảo sát tình trạng van nhĩ thất (vận động, có hở hay hẹp, kích thước, vị trí).
- Khảo sát mức độ hẹp động mạch phổi.
- Xác định sự nối tiếp vào buồng tim nào của tĩnh mạch phổi và tĩnh mạch chủ.
Siêu âm tim thai giúp chẩn đoán bệnh ngay từ giai đoạn bào thai với độ chính xác cao.
2. Điện tâm đồ
Đo điện tâm đồ giúp bác sĩ biết được tình trạng tim đang đập như thế nào, đập quá nhanh, quá chậm hay có bất thường gì về nhịp tim. Điện tâm đồ cho thấy dày thất phải thường gặp, đôi khi có dày hai thất.
3. X-quang ngực
Chụp X-quang ngực thẳng cho thấy:
- Bó đại động mạch thường hẹp do vị trí trước sau của động mạch chủ và động mạch phổi.
- Kích thước của tim tùy thuộc vào lượng máu lên phổi, khi lượng máu lên phổi nhiều, tim có hình trứng.
- Tuần hoàn phổi tăng, giảm tùy thuộc vào độ hẹp động mạch phổi.
- Phức hợp: Bó đại động mạch hẹp, tim hình trứng, tuần hoàn phổi tăng trên bệnh nhân tím gợi ý chẩn đoán hoán vị đại động mạch.
4. Đo nồng độ oxy trong máu
Đo nồng độ oxy trong máu giúp theo dõi hàm lượng oxy trong máu. Phương pháp phổ biến nhất được sử dụng để đo nồng độ oxy trong máu là dùng máy xung oxy không xâm lấn (máy đo SpO2).
5. Thông tim
Thông tim là một kỹ thuật ít xâm lấn, thường không cần thiết để chẩn đoán do kỹ thuật siêu âm đã có thể giúp xác định các tổn thương, tuy nhiên có thể được thực hiện để mở rộng lỗ thông tại tầng nhĩ (phá vách liên nhĩ hoặc nong bóng lỗ bầu dục) hoặc để làm rõ bất thường động mạch vành phối hợp.
Phương pháp điều trị chuyển vị đại động mạch
Trẻ em sinh ra nếu bị chuyển vị đại động mạch cần được phẫu thuật để sống sót. Điều trị nội khoa có thể trì hoãn phẫu thuật trong một thời gian ngắn, cho đến khi trẻ có thể đáp ứng đủ điều kiện để phẫu thuật.
1. Điều trị nội khoa
Trẻ sơ sinh bị chuyển vị đại động mạch thể đơn thuần sẽ tử vong trong vài ngày trong bệnh cảnh thiếu oxy máu, toan hóa, trụy tim mạch.
Điều trị nội khoa chủ yếu là truyền tĩnh mạch prostaglandin để mở và duy trì ống động mạch; điều này làm tăng lưu lượng máu phổi, có thể thúc đẩy shunt trái sang phải, dẫn đến cải thiện oxy hóa máu hệ thống.
Tuy nhiên, nếu lỗ bầu dục nhỏ, PGE1 có thể có tác dụng ngược lại bởi vì sự gia tăng máu trở về tâm nhĩ trái có thể gây đóng nắp của lỗ bầu dục, dẫn tới giảm pha trộn máu. Ngoài ra, mở ống động mạch có thể làm giảm lưu lượng máu toàn thân. Do đó, PGE1 phải được sử dụng thận trọng và bệnh nhân phải được theo dõi chặt chẽ.
Ngoài ra, nếu trẻ bị nhiễm toan chuyển hóa được điều trị bằng natri bicarbonate. Phù phổi và suy hô hấp cần đến sự hỗ trợ thông khí cơ học. (5)
2. Điều trị can thiệp
Đối với trẻ sơ sinh tím nặng không đáp ứng ngay với truyền PGE1 hoặc có lỗ bầu dục rất nhỏ, thông tim và nong bóng mở rộng vách liên nhĩ (thủ thuật Rashkind) có thể cải thiện ngay lập tức sự bão hòa oxy động mạch.
Một ống thông có đầu bóng được đưa vào trong tâm nhĩ trái qua lỗ bầu dục. Bóng được bơm phồng với chất cản quang pha loãng và đột ngột kéo trở lại tâm nhĩ phải để mở rộng vách liên nhĩ. Thủ thuật trên có thể được thực hiện tại giường với sự hướng dẫn của siêu âm tim là biện pháp thay thế cho việc phải đưa trẻ đến phòng thông tim
3. Điều trị ngoại khoa
Có hai hướng phẫu thuật là chuyển động mạch và chuyển tâm nhĩ:
- Phẫu thuật chuyển động mạch: Đây là phẫu thuật phổ biến giúp chuyển vị trí của các động mạch lớn trở về vị trí đúng của nó, tức là động mạch phổi sẽ được nối với tâm thất phải còn động mạch chủ nối thông với tâm thất trái. Phẫu thuật này thường được thực hiện trong tuần đầu tiên sau khi sinh của đứa trẻ. Biến chứng thường gặp của phương pháp này gồm: suy động mạch vành, thiếu máu cục bộ cơ tim, rối loạn chức năng thất, rối loạn nhịp…
- Phẫu thuật chuyển tâm nhĩ: Đây là phẫu thuật tạo một đường hầm giữa hai buồng tâm nhĩ. Nhờ đó, máu thiếu oxy từ tâm nhĩ phải đến tâm nhĩ trái xuống tâm thất trái và động mạch phổi. Máu giàu oxy đổ về tâm thất phải và động mạch chủ. Thực hiện theo hướng này, có các phương pháp phẫu thuật Mustard và Stenning.
- Phẫu thuật Mustard: Tạo đường dẫn bằng màng ngoài tim, máu từ tĩnh mạch chủ sẽ về thất trái và động mạch phổi, máu từ tĩnh mạch phổi sẽ về thất phải và động mạch chủ.
- Phẫu thuật Senning: Cùng nguyên tắc với phẫu thuật Mustard nhưng dùng vách liên nhĩ để ngăn lại các buồng nhĩ.
Hai phương pháp phẫu thuật trên thường hay gặp biến chứng muộn. Biến chứng thường gặp nhất là biến chứng tắc nghẽn tĩnh mạch chủ trên. Các biến chứng ít gặp: tắc nghẽn tĩnh mạch chủ dưới, rò rỉ đường nối thông giữa tĩnh mạch phổi và van ba lá. Bệnh nhân thường bị suy tim phải, hở van 3 lá, rối loạn nhịp tim.
4. Chăm sóc sau phẫu thuật chuyển vị đại động mạch
Sau phẫu thuật, tỷ lệ sống trong 5 năm đầu đời là khoảng lớn hơn 80%. Sau khi mổ, bệnh nhi cần được chăm sóc và theo dõi tình trạng tim mạch suốt đời. Dự phòng viêm nội tâm mạc được khuyến nghị trước phẫu thuật và sau phẫu thuật khi có khiếm khuyết tồn dư gần miếng vá phẫu thuật hoặc vật liệu giả.
Biện pháp phòng ngừa chuyển vị đại động mạch
Để phòng ngừa chuyển vị đại động mạch, cách tốt nhất là nên gặp bác sĩ để kiểm tra, làm các xét nghiệm di truyền học trước khi mang thai, nhất là khi tiền sử gia đình có người từng mắc bệnh về tim. Trước khi mang thai, nên tiêm các vacxin cần thiết ít nhất trước 6 tháng, bổ sung thêm vitamin và axit folic, không hút thuốc lá, hạn chế sử dụng rượu bia. Trong thai kỳ, cần thăm khám theo đúng lịch hẹn của bác sĩ.
Câu hỏi thường gặp về chuyển vị đại động mạch
1. Có thể chẩn đoán chuyển vị đại động mạch khi mang thai không?
Chuyển vị đại động mạch có thể được phát hiện trong quá trình mang thai khi đi siêu âm. Vì vậy, mẹ bầu nên tuân thủ đúng lịch thăm khám để có thể phát hiện sớm các bất thường. Khi nghi ngờ chuyển vị đại động mạch trên siêu âm sản khoa thì cần được siêu âm tim thai chi tiết bởi bác sĩ tim mạch nhi để có chẩn đoán chính xác, sớm có sự chuẩn bị tốt để điều trị cho trẻ sau khi chào đời và điều trị sau sinh kịp thời
2. Trẻ được phát hiện chuyển vị đại động mạch có cần điều trị ngay không?
Khoảng 1/3 số trẻ sơ sinh mắc chuyển vị đại động mạch có nồng độ oxy cực thấp có thể gây hại cho cơ thể và cần được can thiệp khẩn cấp. Nếu không phẫu thuật, phần lớn trẻ mắc chuyển vị đại động mạch sẽ không thể sống sót trong năm đầu tiên.
3. Nếu đã phẫu thuật chuyển vị đại động mạch lúc nhỏ thì có mang thai được không?
Đối với người đã từng phẫu thuật chuyển vị đại động mạch lúc nhỏ kết quả tốt vẫn có thể mang thai được. Tuy nhiên, cần trao đổi kỹ với bác sĩ trước khi mang thai và theo dõi sát sao thai kỳ để phát hiện sớm nếu có bất thường.
Khi thăm khám và điều trị các bệnh lý về tim mạch, người bệnh nên lựa chọn những cơ sở y tế có chuyên khoa Tim mạch để được thăm khám chuyên sâu. Hiện, Trung tâm Tim mạch, PlinkCare là địa chỉ uy tín được nhiều người đến để điều trị các bệnh về tim mạch, đặc biệt là Tim bẩm sinh. Trung tâm có đội ngũ bác sĩ trình độ chuyên môn sâu, giàu kinh nghiệm giúp chẩn đoán bệnh từ trong bào thai và điều trị can thiệp, phẫu thuật sửa chữa sau sinh.
Trung tâm trang bị hệ thống máy móc hiện đại, nhập khẩu trực tiếp từ các nước châu Âu như máy siêu âm chuyên tim, máy điện tim 12 kênh, máy thở cao cấp, máy chụp MRI 3 Tesla, máy theo dõi huyết áp liên tục 24 giờ, máy chụp MSCT tim, máy chụp CT 1975 lát cắt tích hợp AI đồng bộ chính hãng duy nhất ở Việt Nam, được đặt hàng đầu tiên tại Đông Nam Á… Nhờ đó, hỗ trợ cho việc chẩn đoán chính xác, nhanh chóng, phát hiện bệnh sớm và điều trị hiệu quả.
Đặc biệt, tại PlinkCare có ưu thế phối hợp liên chuyên khoa Sản – Sơ Sinh – Tim mạch với mô hình điều trị chuẩn quốc tế, giúp phát hiện sớm và theo dõi bệnh lý tim bẩm sinh xuyên suốt thai kỳ, can thiệp ngay khi bé chào đời, hạn chế tối đa thời gian chờ phẫu thuật cũng như rủi ro phải chuyển viện.
Để đặt lịch khám, tư vấn và điều trị trực tiếp với các bác sĩ tại Trung tâm Tim mạch, PlinkCare, Quý khách hàng có thể liên hệ theo thông tin sau:
Chuyển vị đại động mạch là dị tật bẩm sinh nặng nhất trong các dạng tim bẩm sinh, thường phải được phẫu thuật sớm, ngay trong tuần đầu khi sinh hoặc sau vài tháng tuổi, nếu không sẽ nguy hiểm đến tính mạng. Bệnh có thể được phát hiện trong quá trình mang thai. Do đó, mẹ bầu nên thăm khám đầy đủ trong thai kỳ để phát hiện sớm các bất thường ở thai nhi. Trẻ em đã được phẫu thuật để điều trị chuyển vị đại động mạch vẫn cần được thăm khám, chăm sóc sức khỏe tim mạch suốt đời.
 Việt Nam
Việt Nam
 English
English
